Gesundheitspolitik
Dienste zur Förderung, Erhaltung oder Wiederherstellung der Gesundheit können privat-solidarisch (z.B. durch gemeinnützige Stiftungen oder genossenschaftliche Versicherungen), marktwirtschaftlich profitorientiert (durch private Versicherungen und Unternehmen) oder staatlich organisiert werden. Da Menschen im Fall von Krankheit unmittelbar und existentiell darauf angewiesen sind, dass rasch genügend gute Gesundheitsdienste bereit stehen und zugänglich sind, sollten diese durch den Staat garantiert werden, sofern private solidarische oder profitorientierte Lösungen ausfallen oder nicht ausreichen. Gleiches gilt für die soziale Absicherung gegen Einkommensausfälle während einer Krankheit.

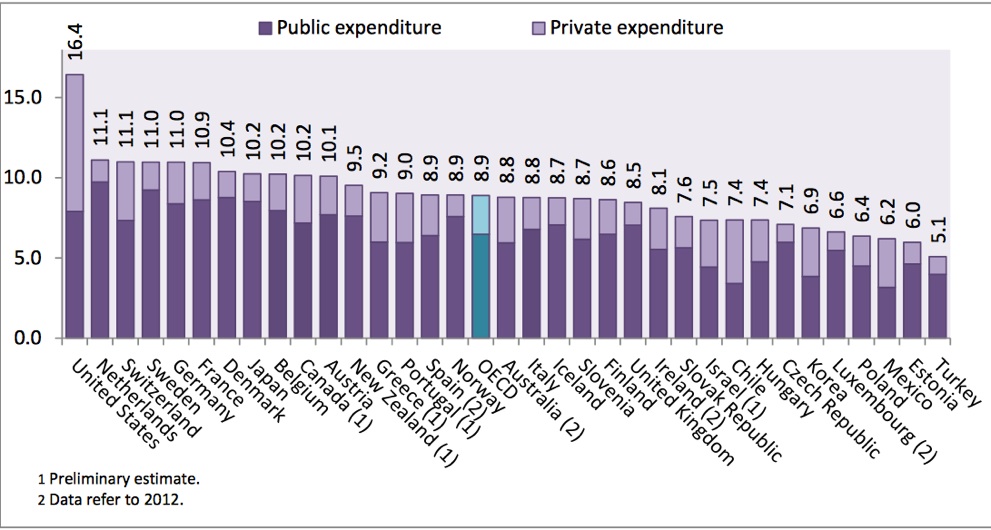
So zeigt die Erfahrung, dass ohne adäquate staatliche Regulierung, Finanzierung und Organisation von Gesundheitsdiensten vor allem ärmere, ältere oder alleinstehende Menschen oft ohne adäquate gesundheitliche Dienste und soziale Sicherung zurückbleiben. Deshalb klagen in den liberal und säkular-konservativ geprägten, USA, wo nur eine minimale staatliche Gesundheitssicherung für Arme existiert, etwa ein Drittel der Menschen über den mangelhaften Zugang zu Gesundheitsdiensten, 40% sind es bei den unteren Einkommensgruppen (OECD 2011: 130 f.). Private und profitorientierte, marktwirtschaftlich organisierte Gesundheitswesen wie in den USA bringen zwar extreme Spitzenleistungen, jedoch um den Preis der Unterversorgung breiter Massen und enorm hoher Ausgaben: So wurden im Jahr 2013 in den USA über 16,4% des Bruttoinlandsprodukts für Gesundheit ausgegeben (ein einsamer Spitzenwert), in Deutschland waren es 11 %, bei einer im Großen und Ganzen besseren Versorgung des Volkes (OECD).

Damit ist Deutschland weit von der universellen ‚Staatsbürgerversorgung‘ sozialdemokratisch geprägter Wohlfahrtsstaaten wie in Skandinavien entfernt (vgl. Schmid 2010: 286). Dazu kommen diverse, immer neue Gesundheitsreformen mit Maßnahmen der Kostendämpfung, steigenden Selbstbeteiligungen und dem Ausschluss von Leistungen, also einer wachsenden ‚Reprivatisierung‘ von Risiken, bei trotzdem immer weiter steigenden Beiträgen. Zu letzterem trägt vor allem die Dauerkrise auf dem Arbeitsmarkt mit sinkenden Einnahmen der GKV bei, weniger die in Relation zum Bruttoinlandsprodukt moderat wachsenden Ausgaben und auch kaum die viel beschworene Alterung der Bevölkerung. Erneut liegt somit ein Kernproblem des deutschen Sozialversicherungssystems darin, dass die Lasten der Finanzierung einseitig auf dem Faktor Arbeit liegen, insbesondere der prekärer werdenden ‚Normalarbeit‘, während Spitzeneinkommen und Kapitalerträge wie Mieteinnahmen nicht ausreichend herangezogen werden.
Eine Problematik des deutschen Gesundheitssystems liegt schließlich in der viel beklagten „Über-, Unter- und Fehlversorgung“ (SVR-Gesundheit), d.h. der mangelnden Effizienz und Effektivität hoch spezialisierter, differenzierter Systeme und Institutionen, die oft neben- und gegeneinander, wenig koordiniert und nicht ausreichend präventiv arbeiten. Diese Struktur- und Steuerungsprobleme sind u.a. auch eine Folge der korporatistischen Steuerung mit sehr starken Interessengruppen von Anbietern (u.a. der Ärzteschaft) in einem stark rechtlich differenzierten Sozialversicherungssystem. Denn daraus resultiert eine größere institutionelle Eigendynamik und pfadabhängige Entwicklung als etwa in einem stärker staatlich, zentral gesteuerten und aus Steuern finanzierten System. Dazu kommt das deutsche Problem der ‚Politikverflechtung‘ mit vielen ‚Vetospielern‘ im Föderalismus, woraus ein großer Einigungsdruck zwischen den beiden großen Parteien von CDU/CSU und SPD resultiert und was ebenso grundlegende Pfadwechsel, etwa in eine solidarische, einheitliche Bürgerversicherung unter Einbeziehen aller Bürger und Einkommensarten (auch Kapitalgewinne), aber auch eine radikal neo-liberale weitgehende Reprivatisierung der Gesundheitssicherung (Stichwort: Kopfpauschale oder Gesundheitsprämie) bisher verhinderte.
Präsentation
Roth, Günter (2015): Gesundheitspolitik (Präsentation), Hochschule München, download (oa)
Literatur
Überblicke (Lehrbuch)
Lampert, H./Althammer, J. (2014): Lehrbuch der Sozialpolitik, Berlin u.a.: Springer.
Daten, aktuelle Informationen, Berichte: www.sozialpolitik-aktuell.de
Beiträge mit einem diskursiven Akzent der Gesundheitspolitik:
Altenstetter, Christa/Busse, Reinhard (2005): Health Care Reform in Germany: Patchwork Change within Established Governance Structures, in: Journal of Health Politics and Law, Vol. 30, Nos. 1-2, 121-142 download (cc).
Deppe, Hans-Ulrich (2007): Krankheit und Kommerz, in: Blätter für deutsche und internationale Politik Nr. 1, S. 93-100 (bisher nur via Bib.).
Zu Verbänden in der deutschen Gesundheitspolitik:
Darstellung der Gesetze:
Bundesminister für Arbeit und Soziales (2015): Übersicht über das Sozialrecht, Bonn/Nürnberg.
